I Linfomi: Hodgkin e Non-Hodgkin,
Sintomi e Cure Innovative
Come la comprensione del sistema immunitario ha trasformato patologie complesse in malattie altamente curabili — dai Sintomi B alle terapie CAR-T che riscrivono la prognosi.
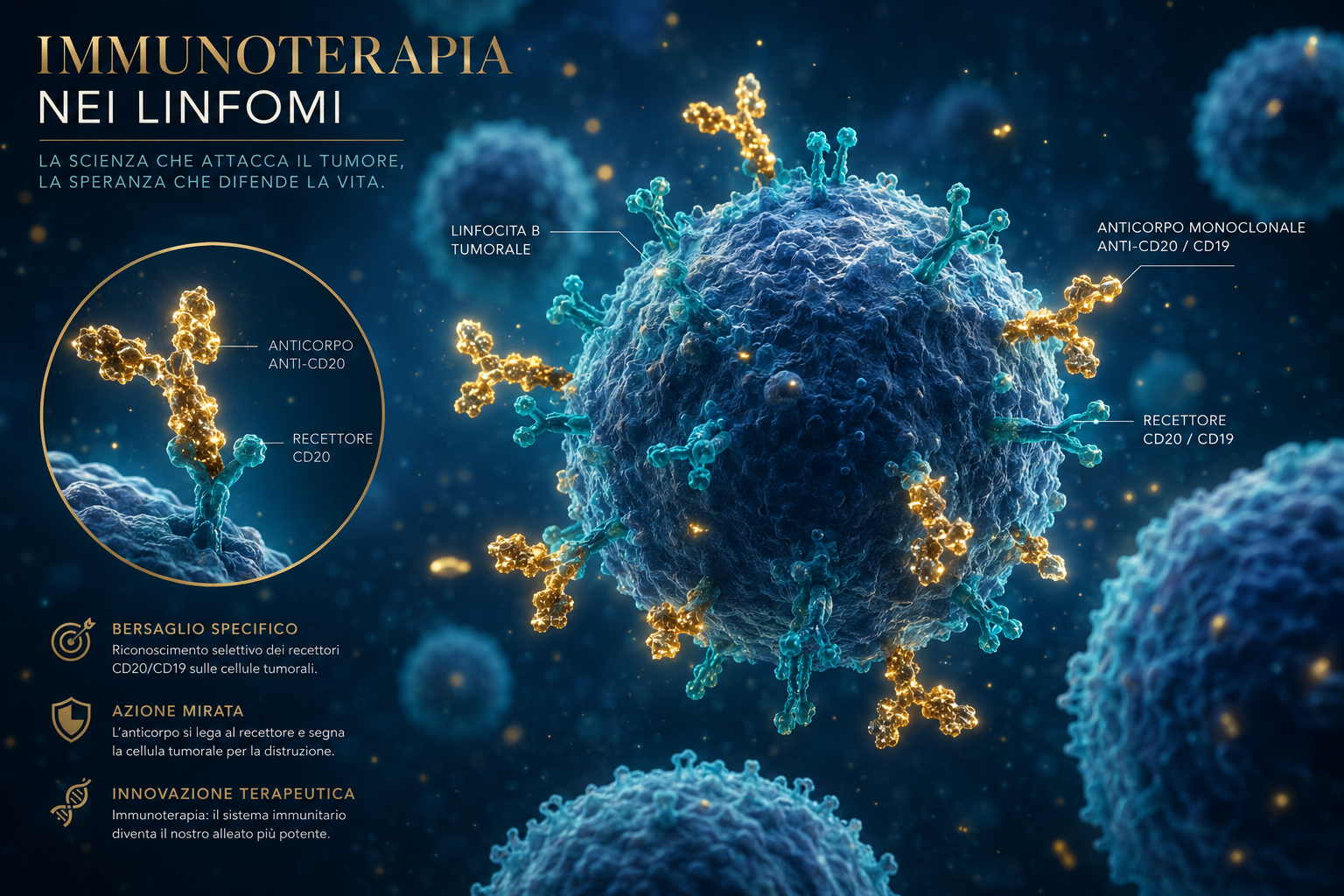
I linfomi sono tumori che originano dai linfociti — le cellule “sentinella” del sistema immunitario. A differenza di molte altre neoplasie, possono svilupparsi ovunque sia presente tessuto linfatico: linfonodi, milza, midollo osseo, timo e persino organi come stomaco e intestino. Sono tra i tumori ematologici più frequenti, ma anche tra quelli dove la ricerca ha fatto passi più straordinari.
Oggi, grazie all’immunoterapia, agli anticorpi monoclonali e alle rivoluzionarie terapie cellulari CAR-T, la prognosi dei linfomi è migliorata in modo drammatico — con tassi di guarigione che in alcuni sottotipi superano il 90%. Per capire come si inseriscono queste innovazioni nel panorama dell’oncologia moderna, leggi il nostro articolo sull’oncologia del futuro e le tecnologie emergenti.
in Italia ogni anno
Hodgkin stadio I-II
di Linfoma Non-Hodgkin
con CAR-T nelle recidive
01Hodgkin e Non-Hodgkin: Due Famiglie Diverse
La distinzione fondamentale in ematologia oncologica è tra Linfoma di Hodgkin e Linfomi Non-Hodgkin — due gruppi con biologia, presentazione clinica e percorso terapeutico profondamente diversi. Identificare correttamente il sottotipo è il primo passo indispensabile per scegliere la terapia giusta, come spieghiamo nella nostra guida all’interpretazione dei marcatori tumorali.
Caratterizzato dalla presenza della cellula di Reed-Sternberg — un linfocita B gigante e binucleato visibile all’analisi istologica. Colpisce prevalentemente giovani adulti (20-35 anni) e over 60. È uno dei tumori più curabili in assoluto: negli stadi iniziali la chemioradioterapia porta alla guarigione in oltre il 90% dei casi. Anche nelle forme avanzate, nuovi farmaci come il Brentuximab Vedotin hanno trasformato la prognosi.
Una famiglia vasta e eterogenea di oltre 60 sottotipi con comportamenti clinici molto diversi. Si dividono in indolenti (crescita lenta, spesso gestiti per anni senza trattamento attivo) e aggressivi (crescita rapida, richiedono trattamento immediato ma sono spesso altamente responsivi). Il Linfoma Diffuso a Grandi Cellule B (DLBCL) è il più comune sottotipo aggressivo — oggi trattato con immunochemioterapia e, in caso di recidiva, con CAR-T.
02Riconoscere i Sintomi: dalla Linfoadenopatia ai Sintomi B
Il segnale d’allarme più comune è un linfonodo ingrossato e non dolente — al collo, all’ascella o all’inguine — che persiste per più di 2-4 settimane senza una causa infettiva apparente. Ma i linfomi possono presentarsi anche con sintomi sistemici caratteristici che i medici chiamano “Sintomi B”.
La presenza di uno o più Sintomi B cambia la stadiazione del linfoma e influenza la scelta terapeutica. Sono un segnale di attività sistemica della malattia che richiede valutazione ematologica urgente.
- Febbre persistente superiore a 38°C senza causa apparente, ricorrente o continua — non legata a infezioni documentate.
- Sudorazioni notturne profuse — così intense da costringere a cambiare pigiama e lenzuola durante la notte, anche in assenza di febbre evidente.
- Perdita di peso involontaria superiore al 10% del peso corporeo negli ultimi 6 mesi — senza diete o cambiamenti alimentari.
Il Linfoma di Hodgkin colpisce frequentemente i linfonodi del mediastino (la cavità toracica). Una massa mediastinica voluminosa può causare tosse secca persistente, sensazione di mancanza di respiro, difficoltà a deglutire o gonfiore al viso e al collo (sindrome della vena cava superiore).
Questi sintomi richiedono una TAC toracica urgente. In alcuni casi la massa mediastinica viene scoperta per caso durante una radiografia del torace eseguita per altri motivi — un esempio di quanto la diagnosi precoce sia spesso casuale e quanto sia importante non rimandare gli esami.
La stanchezza profonda e persistente non giustificata dallo stile di vita è uno dei sintomi più frequenti — e più spesso ignorati. Nei linfomi che infiltrano il midollo osseo, l’emocromo può mostrare anemia, leucopenia o piastrinopenia.
Il prurito generalizzato senza causa dermatologica apparente è un sintomo caratteristico del Linfoma di Hodgkin — legato alla produzione di citochine da parte delle cellule tumorali. Se prurito e linfonodi ingrossati coesistono, la valutazione ematologica è urgente.
- Anemia: pallore, affaticamento, tachicardia — può indicare infiltrazione midollare
- Leucopenia: infezioni frequenti e difficili da risolvere
- Piastrinopenia: lividi spontanei, sanguinamenti gengivali o nasali
La diagnosi di linfoma richiede sempre una biopsia del linfonodo — non è possibile affidarsi solo agli esami del sangue o all’imaging. La biopsia escissionale (rimozione di un linfonodo intero) è preferibile alla biopsia ago-aspirato perché permette l’analisi dell’architettura tissutale completa.
- Biopsia linfonodale: esame istologico con immunoistochimica per identificare il sottotipo preciso
- Citofluorimetria e citogenetica: analisi molecolare per classificare i sottotipi di LNH
- PET-TC whole body: stadiazione precisa — standard d’oro per Hodgkin e DLBCL
- Biopsia osteo-midollare: per valutare l’infiltrazione del midollo osseo
- Test molecolari NGS: nei sottotipi ad alto rischio per identificare mutazioni actionable
03Le Nuove Frontiere Terapeutiche: CAR-T e Oltre
L’ematologia oncologica è la punta di diamante della ricerca sul cancro. Ogni anno emergono nuovi farmaci e approcci terapeutici che ridefiniscono i possibili esiti — molti dei quali sono stati poi trasferiti ad altri tumori solidi come abbiamo visto nell’articolo sulla terapia a bersaglio molecolare.
Il protocollo standard per il DLBCL e molti LNH aggressivi. L’aggiunta del Rituximab (anticorpo anti-CD20) alla chemioterapia CHOP ha aumentato la sopravvivenza a 10 anni di oltre il 20% — una delle rivoluzioni più importanti dell’oncologia degli ultimi 25 anni.
I linfociti T del paziente vengono prelevati, modificati geneticamente in laboratorio per riconoscere il CD19 delle cellule di linfoma e reinfusi. Nei DLBCL recidivati/refrattari, le CAR-T producono risposte complete nel 40% dei casi — pazienti che in precedenza avevano esaurito ogni opzione. Approfondisci le terapie cellulari →
Molecole ingegnerizzate che creano un ponte fisico tra la cellula di linfoma (CD20) e il linfocita T del paziente (CD3), forzando l’attacco immunitario diretto. Mosunetuzumab e Glofitamab sono approvati per i LNH recidivati — con il vantaggio di non richiedere la raccolta delle cellule del paziente.
Il Brentuximab Vedotin è un “cavallo di Troia”: un anticorpo anti-CD30 che porta la chemioterapia (MMAE) direttamente dentro la cellula di Hodgkin, risparmiando i tessuti sani. Ha trasformato il trattamento del Hodgkin recidivato e oggi è usato anche in prima linea nelle forme avanzate.
Farmaci orali che bloccano la Bruton Tyrosine Kinase — una proteina essenziale per la sopravvivenza dei linfociti B maligni. Standard di cura nei linfomi del mantello, nella Leucemia Linfatica Cronica e in alcuni sottotipi di DLBCL. Ottima tollerabilità rispetto alla chemioterapia tradizionale.
Il trapianto autologo (con le proprie cellule staminali) rimane uno standard consolidato per i linfomi aggressivi recidivati dopo la prima linea di terapia. Il trapianto allogenico (da donatore) è riservato a casi selezionati ad alto rischio o con recidiva post-autologo.
Le terapie CAR-T sono disponibili esclusivamente in centri ematologici certificati dall’AIFA e dall’EMA — strutture con unità di terapia intensiva ematologica, esperienza nel riconoscimento della sindrome da rilascio di citochine (CRS) e accesso immediato a tocilizumab per la gestione delle tossicità. In Italia, meno di 20 centri hanno questa certificazione. Scegliere il centro giusto non è un’opzione: è la condizione necessaria per accedere a queste terapie salvavita. Scopri i criteri per scegliere il centro oncologico d’eccellenza.
04Supporto durante il Percorso: Corpo e Mente
La chemioterapia intensiva, il trapianto di cellule staminali e le terapie cellulari avanzate mettono a dura prova l’organismo e la psiche. Il supporto integrato — nutrizionale, psicologico e fisico — non è un accessorio: è parte integrante del percorso terapeutico, come dimostra la letteratura scientifica più recente.
Guida: Affrontare il Cancro — Il Protocollo di Mauro Raffi
Una guida pratica e scientificamente fondata per navigare il percorso oncologico con consapevolezza: dalla diagnosi alla gestione degli effetti collaterali, dal supporto psicologico alle strategie nutrizionali. Pensata per pazienti e familiari che vogliono essere protagonisti attivi della cura.
Scopri la Guida → Tutto il NegozioLa gestione nutrizionale durante la chemioterapia intensiva è una priorità medica a tutti gli effetti. La nausea, la mucosite e l’inappetenza possono portare a una perdita di massa muscolare rapida che compromette la tolleranza ai cicli successivi e allunga i tempi di recupero.
- Apporto proteico adeguato: 1.2–1.5 g/kg/die per preservare la massa muscolare durante la chemio
- Gestione della nausea: pasti piccoli e frequenti, cibi freddi o a temperatura ambiente, evitare odori forti
- Idratazione: fondamentale soprattutto dopo i cicli con Cisplatino o methotrexate ad alte dosi
- Integratori su indicazione medica: mai in autonomia — alcuni antiossidanti possono interferire con la chemioterapia
Contrariamente all’intuizione, il riposo assoluto durante la chemioterapia non è la scelta migliore. Le meta-analisi più recenti dimostrano che l’esercizio fisico moderato e adattato riduce la fatica correlata al cancro — uno dei sintomi più debilitanti — e migliora significativamente la qualità della vita.
- Camminate quotidiane: 20-30 minuti a passo moderato sono già sufficienti per ottenere benefici misurabili
- Esercizi di resistenza leggera: preservano la massa muscolare e migliorano la risposta immunitaria
- Evitare nelle fasi di neutropenia severa: palestre e luoghi affollati fino alla normalizzazione dei neutrofili
- Fisioterapista oncologico: nei centri d’eccellenza è integrato nel team multidisciplinare
Ansia, depressione e paura della recidiva sono reazioni psicologiche normali e documentate in oltre il 40% dei pazienti ematologici. Non sono debolezza: sono risposte fisiologiche a una situazione straordinariamente stressante. Meritano supporto professionale — non forza di volontà.
- Psicologo oncologico: presente nei centri d’eccellenza come parte integrante del team — non come servizio opzionale
- Gruppi di supporto: il confronto con altri pazienti riduce l’isolamento e migliora la compliance terapeutica
- Paura della recidiva: normale e gestibile con tecniche cognitivo-comportamentali specifiche per l’oncologia
- Anche i familiari: il caregiver burnout è reale — il supporto psicologico deve includere chi assiste
Durante la neutropenia — la riduzione dei globuli bianchi indotta dalla chemioterapia — il sistema immunitario è temporaneamente compromesso. Un’infezione batterica che in condizioni normali sarebbe banale può diventare una sepsi che mette a rischio la vita. La prevenzione è essenziale.
- Igiene delle mani: lavaggio frequente con acqua e sapone o gel idroalcolico — regola numero uno
- Attenzione agli alimenti: evitare crudità, formaggi freschi, pesce crudo e frutti lavati male durante la neutropenia severa
- Evitare contatti con persone febbricitanti o con infezioni attive (anche semplici raffreddori)
- Febbre >38°C durante la chemio: è un’emergenza — recarsi al pronto soccorso senza attendere
- G-CSF (filgrastim): spesso prescritto per accelerare la ripresa dei neutrofili tra un ciclo e l’altro
Il follow-up dopo la remissione non è una formalità: è la fase in cui si intercettano le recidive quando sono ancora trattabili. Il calendario varia per sottotipo e stadio, ma nei linfomi aggressivi include tipicamente PET-TC a intervalli stabiliti nei primi 2 anni — il periodo a più alto rischio di recidiva.
- PET-TC di fine trattamento: valuta la risposta completa — dato fondamentale per decidere i passi successivi
- Visita ematologica ogni 3 mesi nel primo anno, poi progressivamente diradate
- Emocromo e LDH: marcatori di sorveglianza da monitorare a ogni visita
- Non saltare i controlli: la recidiva identificata precocemente risponde molto meglio alle terapie di salvataggio
- Effetti tardivi della terapia: cardiotossicità, ipotiroidismo e rischio di seconde neoplasie vanno monitorati nel lungo termine
Supporto Familiare e Psicologico nel Percorso Oncologico
Un percorso di supporto pensato per accompagnare paziente e famiglia durante le fasi più difficili della malattia oncologica. Strumenti pratici per gestire le emozioni, migliorare la comunicazione con il team medico e costruire una rete di supporto solida intorno al paziente.
Scopri il Supporto → Tutto il NegozioLe CAR-T si Fanno Solo nei Centri Giusti
Le terapie avanzate per i linfomi — CAR-T, anticorpi bispecifici, trapianto allogenico — sono disponibili solo in centri ematologici certificati. Abbiamo mappato i 18 centri italiani ai vertici dell’ematologia oncologica.
Scopri la Mappa dei 18 Centri →Sai Già Cosa Chiedere al Tuo Ematologo?
Dalla prima visita al piano terapeutico, le domande giuste fanno la differenza. Abbiamo preparato le 10 domande fondamentali da fare al tuo specialista per capire sottotipo, stadio, opzioni terapeutiche e possibilità di accesso ai trial clinici.
Leggi le 10 Domande →Ogni aspetto della cura oncologica è connesso. Ecco le risorse di Progetto Vita Salute che completano questa guida sui linfomi.
Il Linfoma si Può Sconfiggere: Inizia dalla Diagnosi Giusta
I linfomi sono tra i tumori dove la medicina ha fatto i progressi più straordinari degli ultimi vent’anni. Da patologie con prognosi spesso infausta a malattie altamente curabili — e in molti casi guaribili — grazie all’immunoterapia, alle CAR-T e agli anticorpi di nuova generazione.
Ma per accedere a queste terapie innovative serve il centro giusto, la diagnosi molecolare precisa e un team multidisciplinare esperto. Consulta la nostra Mappa dei 18 Centri d’Eccellenza, leggi le 10 domande da fare al tuo ematologo e approfondisci tutte le fonti nel nostro Evidence Hub.
FAQ
No, nella stragrande maggioranza dei casi i linfonodi si ingrossano per cause “reattive” (infezioni, mal di gola, problemi dentali). Tuttavia, se un linfonodo è duro, non dolente e persiste per più di 3 settimane senza una causa chiara, è fondamentale consultare un ematologo per un’ecografia o una biopsia.
La distinzione principale avviene al microscopio: il linfoma di Hodgkin presenta le cellule di Reed-Sternberg, mentre il Non-Hodgkin comprende una vasta gamma di sottotipi (B o T). L’Hodgkin tende ad essere più localizzato e prevedibile, mentre il Non-Hodgkin può comportarsi in modo più eterogeneo.
Le CAR-T rappresentano una rivoluzione dell’immunoterapia cellulare. I linfociti T del paziente vengono prelevati, modificati geneticamente in laboratorio per riconoscere il tumore e poi re-infusi. Questo permette di trattare con successo anche pazienti che non hanno risposto alle terapie convenzionali.
Sì. Grazie ai progressi della ricerca, il linfoma di Hodgkin e molti sottotipi di Non-Hodgkin aggressivi hanno tassi di guarigione completa molto elevati. Anche per i linfomi indolenti, le terapie moderne permettono un controllo della malattia a lunghissimo termine, garantendo un’ottima qualità della vita.
