Tumore al Seno:
Diagnosi, Sottotipi
e Terapie Personalizzate 2026
Non una singola malattia, ma un universo di sottotipi biologici che richiedono cure su misura. Ecco tutto quello che devi sapere.
La neoplasia femminile più frequente — e quella con più speranza
Il tumore al seno è la neoplasia più diagnosticata nelle donne in Italia e nel mondo. Ma è anche il campo dove la medicina ha compiuto i progressi più straordinari degli ultimi vent’anni. Grazie alla diagnosi precoce, alla profilazione molecolare e alle nuove terapie mirate, la sopravvivenza è in costante aumento.
⚠️ Perché la diagnosi precoce è la vera arma
La differenza tra stadio I e stadio IV è abissale: da oltre 95% a meno del 30% di sopravvivenza a 5 anni. La mammografia di screening e l’autopalpazione regolare non sono “consigli”: sono strumenti salvavita. Non rimandare.
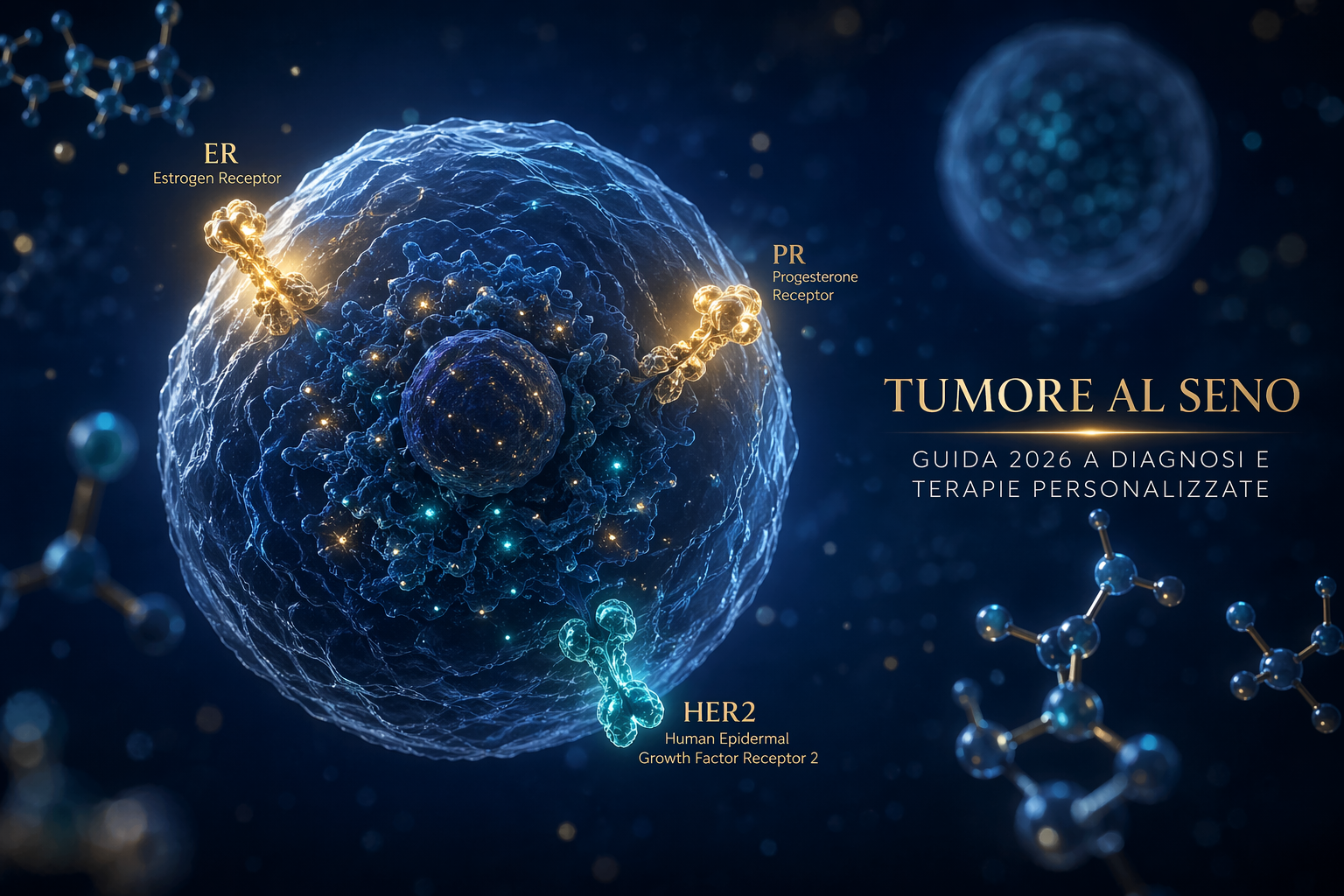
La carta d’identità del tumore: i 3 sottotipi biologici
Prima di qualsiasi terapia, l’oncologo deve analizzare i recettori presenti sulla cellula tumorale. Sono loro a definire la “personalità” del tumore e, di conseguenza, la strategia terapeutica migliore. Non esiste una cura uguale per tutti.
Ormono-sensibile
ER+ / PR+ · ~70% dei casiRecettori per estrogeni e/o progesterone positivi. Risponde alla terapia ormonale (tamoxifene, inibitori dell’aromatasi) e agli inibitori CDK4/6. Prognosi generalmente favorevole.
HER2-positivo
HER2+ · ~15–20% dei casiIperespressione della proteina HER2. Risponde in modo straordinario agli anticorpi anti-HER2 (Trastuzumab, Pertuzumab) e agli ADC come T-DM1 e T-DXd. Terapie molto efficaci.
Triplo Negativo
ER–, PR–, HER2– · ~10–15%Nessun recettore ormonale né HER2. Più aggressivo ma risponde a chemioterapia e immunoterapia (Pembrolizumab). Il test BRCA è obbligatorio: se positivo, apre accesso ai PARP-inibitori.
Il percorso diagnostico corretto
Una diagnosi completa non si ferma all’imaging. In una Breast Unit certificata, la sequenza diagnostica è integrata e segue un protocollo preciso.
Esame di screening raccomandato ogni 2 anni dalle linee guida AIOM tra i 45 e i 74 anni. La tomosintesi 3D aumenta significativamente la sensibilità.
Complementare alla mammografia, essenziale per le donne con seno denso e per caratterizzare le lesioni riscontrate.
Nei casi ad alto rischio (mutazione BRCA, seno denso, staging pre-operatorio) fornisce la mappa più dettagliata della malattia.
Prelievo tissutale per conferma istologica, analisi dei recettori (ER, PR, HER2) e Ki-67. È il perno di tutto il percorso diagnostico.
Obbligatorio nel Triplo Negativo e consigliato in tutti i casi. Identifica mutazioni driver e apre l’accesso a terapie mirate e trial clinici.
Nei tumori ormono-sensibili in stadio precoce, questi test determinano se la chemioterapia è necessaria o evitabile. Riducono le terapie inutili.
Chirurgo senologo, oncologo medico, radioterapista, patologo, radiologo e psiconcologo decidono insieme. Standard obbligatorio nelle Breast Unit certificate.
Stadi e sopravvivenza a 5 anni
I dati di sopravvivenza sono in costante miglioramento grazie alle nuove terapie. Fonte: AIOM / ESMO 2025.
* In pazienti HER2+ trattati con T-DXd la sopravvivenza è in rapido miglioramento. Nel Triplo Negativo con Pembrolizumab + chemio, la sopravvivenza globale mediana supera i 23 mesi. I numeri stanno cambiando velocemente.
L’arsenale terapeutico 2026
Il trattamento è definito dal sottotipo biologico, dallo stadio e dal profilo molecolare. Ogni paziente ha un piano diverso. Clicca su ogni strategia per approfondire:
Per i tumori ormono-sensibili, la terapia endocrina è il pilastro principale. Agisce privando il tumore del “carburante” ormonale.
- Tamoxifene – standard per donne in pre-menopausa. 5-10 anni di trattamento orale.
- Inibitori dell’Aromatasi (Letrozolo, Anastrozolo, Exemestane) – per donne in post-menopausa. Superiori al tamoxifene in questo contesto.
- Inibitori CDK4/6 (Palbociclib, Ribociclib, Abemaciclib) – la rivoluzione degli ultimi anni: in combinazione con la terapia ormonale, raddoppiano la sopravvivenza libera da progressione nel metastatico ER+.
- Inibitori PI3K/mTOR (Alpelisib, Everolimus) – per le recidive e le resistenze alla terapia ormonale standard.
Il tumore HER2+ era quello con la prognosi peggiore. Oggi è diventato uno dei più trattabili. La rivoluzione degli ADC ha cambiato tutto.
- Trastuzumab (Herceptin) – il capostipite. Standard of care da 20 anni, ancora fondamentale.
- Pertuzumab + Trastuzumab – doppio blocco HER2: standard nel neoadiuvante e metastatico.
- T-DM1 (Kadcyla) – primo ADC anti-HER2: porta la chemioterapia direttamente nella cellula tumorale.
- T-DXd / Trastuzumab Deruxtecan (Enhertu) – l’ADC di nuova generazione. Risposta straordinaria anche nelle pazienti pesantemente pretrattate. Efficace anche nel HER2-low.
- Neratinib, Tucatinib, Lapatinib – inibitori tirosinchinasici orali, eccellenti per le metastasi cerebrali.
Il Triplo Negativo era il sottotipo con meno opzioni. L’immunoterapia e i PARP-inibitori hanno aperto nuove strade significative.
- Pembrolizumab + Chemioterapia – standard neoadiuvante e metastatico per i PD-L1 positivi. Migliora significativamente la sopravvivenza globale (trial KEYNOTE-522).
- Olaparib, Talazoparib – PARP-inibitori per le pazienti BRCA1/2-mutate: finalmente un bersaglio molecolare nel TNBC.
- Sacituzumab Govitecan (Trodelvy) – ADC anti-Trop-2: risposta eccellente nelle pazienti pretrattate. Approvato EMA 2021.
- Capecitabina – chemioterapia orale di mantenimento dopo neoadiuvante nel TNBC con residuo di malattia.
La chirurgia moderna tende alla massima conservazione. L’obiettivo non è solo curare ma preservare qualità di vita e integrità corporea.
- Quadrantectomia / Tumorectomia – rimozione del solo tumore con margini liberi. Efficacia oncologica equivalente alla mastectomia negli stadi iniziali.
- Linfonodo Sentinella (SLNB) – analisi del primo linfonodo drenante: evita la dissezione ascellare completa se negativo, preservando funzionalità del braccio.
- Mastectomia skin/nipple-sparing – rimozione della ghiandola preservando cute e capezzolo per ricostruzione estetica ottimale.
- Chemioterapia neoadiuvante – prima della chirurgia per ridurre il tumore e aumentare la quota di interventi conservativi.
- Mastectomia profilattica controlaterale – nelle pazienti BRCA1/2-mutate: riduce drasticamente il rischio di secondo tumore.
Dopo la chirurgia conservativa, la radioterapia riduce drasticamente il rischio di recidiva locale. Le tecnologie 2026 la rendono sempre più precisa e con meno effetti collaterali.
- IMRT / VMAT – radioterapia ad intensità modulata: risparmia cuore e polmoni, essenziale nei tumori del seno sinistro.
- Ipofrazionamento – stesso risultato in 3 settimane anziché 5-6: meno accessi, stessa efficacia. Oggi standard nelle linee guida.
- Boost sul letto tumorale – dose aggiuntiva sulla zona di resezione: riduce le recidive locali nelle pazienti giovani.
- Radioterapia intraoperatoria (IORT) – singola dose di RT erogata direttamente in sala operatoria: disponibile in centri selezionati.
Il tumore al seno è uno dei fronti più attivi della ricerca oncologica mondiale. Accedere a un trial clinico può significare ricevere la terapia del futuro oggi.
- Vaccini a mRNA personalizzati – Moderna/Merck: dopo i risultati nel melanoma, in studio nel TNBC.
- CAR-T e terapie cellulari – target HER2 e Mesothelin: in fase I/II avanzata.
- Nuovi ADC anti-Trop2, anti-HER3 – prossima generazione dopo Enhertu e Trodelvy.
- Inibitori PARP di nuova generazione – più potenti e con minore tossicità.
🔗 ClinicalTrials.gov – Cerca trial attivi in Italia per tumore al seno.
La profilazione molecolare: chiedi sempre il test completo
Cosa cerca il patologo nel campione bioptico
Oltre ai recettori ormonali e HER2, oggi il test molecolare completo analizza mutazioni come BRCA1/2, PIK3CA, ESR1 e biomarcatori come il Ki-67 (indice di proliferazione) e il PD-L1. Ogni informazione in più apre — o chiude — l’accesso a specifiche terapie.
I test genomici come Oncotype DX e MammaPrint meritano un discorso a parte: permettono di stabilire se una paziente con tumore ormono-sensibile in stadio precoce ha davvero bisogno della chemioterapia o se può essere risparmiata. Nel 2026 sono rimborsati dal SSN in casi selezionati.
Proteggi il tuo terreno biologico durante le terapie
Le terapie ormonali, la chemioterapia e l’immunoterapia alterano profondamente il metabolismo. Un’alimentazione antinfiammatoria supporta il sistema immunitario, riduce gli effetti collaterali e può migliorare la risposta alle cure. Non è un’alternativa alla terapia: è parte integrante del percorso.
Scopri il Planner Dieta Antinfiammatoria →Le fonti scientifiche di questo articolo
Ogni affermazione è supportata da letteratura peer-reviewed e linee guida internazionali aggiornate al 2026.
Una checklist stampabile da portare in visita oncologica. Scritta con specialisti, testata da centinaia di pazienti. Include le domande specifiche per il tumore al seno: recettori, test genomici, Breast Unit, secondo parere. Gratuita, senza registrazione.
Scarica la Checklist Gratuita →Le migliori Breast Unit italiane
Le Breast Unit certificate EUSOMA garantiscono team multidisciplinare dedicato, volume minimo di 150 nuovi casi/anno, chirurgo senologo, oncologo, radioterapista, psiconcologo e fisioterapista. Non tutte le strutture hanno questa certificazione.
FAQ
Il carcinoma “in situ” è confinato ai dotti mammari e non ha invaso i tessuti circostanti (Stadio 0, prognosi eccellente). Il carcinoma “infiltrante” ha rotto la parete del dotto e può potenzialmente diffondersi ai linfonodi o ad altri organi, richiedendo trattamenti più articolati.
No. Oggi, grazie a test genomici (come Oncotype DX o Prosigna), è possibile identificare le pazienti ormono-sensibili a basso rischio di recidiva che possono evitare la chemioterapia, curandosi efficacemente solo con la terapia ormonal
È il primo linfonodo a ricevere il drenaggio dal tumore. Analizzarlo durante l’intervento permette di capire se il tumore ha iniziato a diffondersi. Se è sano, si evita lo svuotamento ascellare, riducendo il rischio di linfedema (gonfiore del braccio)
Solitamente dura tra i 5 e i 10 anni. Farmaci come il Tamoxifene o gli inibitori dell’aromatasi riducono drasticamente il rischio di recidiva nei tumori ormono-sensibili (ER+).
